
Sudeck syndrom symptomer, årsager, behandlinger

Det Sudeck syndrom eller komplekst regionalt smertesyndrom (CRPS) er en type smertefuld patologi med et kronisk klinisk forløb, der tilskrives udviklingen af en dysfunktion i det centrale eller perifere nervesystem. På det kliniske niveau er Sudeck syndrom karakteriseret ved tilstedeværelsen af en variabel dysfunktion eller underskud i de neurologiske, muskuloskeletale, hud- og vaskulære systemer.
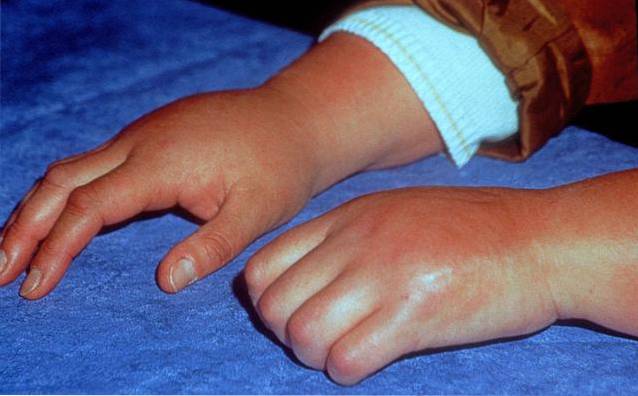
De mest almindelige tegn og symptomer i denne medicinske tilstand inkluderer normalt: tilbagevendende og lokal smerte i ekstremiteter eller berørte områder, abnormiteter i hudens temperatur og farve, svedtendens, betændelse, øget hudfølsomhed, motorisk svækkelse og betydelig forsinkelse af funktionel fysisk genopretning. Derudover er der med hensyn til dets kliniske egenskaber beskrevet to forskellige udviklingsstadier: fase I eller tidligt, trin II og trin III..
Selvom de specifikke etiologiske faktorer for Sudeck syndrom ikke er nøjagtigt kendte, kan en lang række mekanismer spille en vigtig rolle i både dets oprindelse og vedligeholdelse. En god del af tilfældene udvikles efter at have lidt et traume eller kirurgisk indgreb, infektiøs patologi eller endda strålebehandling.
Med hensyn til diagnosen af denne patologi skal den være grundlæggende klinisk og bekræftet med andre supplerende tests. Selv om der ikke er nogen kur mod Sudeck syndrom, kræver den terapeutiske tilgang en tværfaglig tilgang, der normalt inkluderer blandt andet lægemiddelterapi, fysisk rehabilitering, kirurgiske procedurer og psykologisk behandling..
Artikelindeks
- 1 Baggrund og historie
- 2 Karakteristika for Sudeck syndrom
- 3 Statistik
- 4 Tegn og symptomer
- 4.1 Trin I eller tidligt
- 4.2 Trin II
- 4.3 Trin III
- 5 Årsager
- 6 Diagnose
- 7 Behandling
- 8 Medicinsk prognose
- 9 Referencer
Baggrund og historie
Smerter er et af de medicinske symptomer, som alle mennesker oplever eller har oplevet på et eller andet tidspunkt..
På denne måde søger vi normalt en remission eller lindring af dette gennem de tilgængelige teknikker (smertestillende medicin, akut lægehjælp osv.), Og derudover er diagnosen normalt mere eller mindre indlysende.
Der er dog visse tilfælde, hvor ingen af disse tilgange er effektive, og en specifik medicinsk årsag ikke kan findes..
Et af disse tilfælde er Sudeck syndrom, også kendt under navnet reflex sympatisk dystrofi (RSD) eller andre mindre anvendte udtryk såsom algodystrofi, algoneurodystrofi, Sudecks atrofi, forbigående osteoporose eller skulder-hånd syndrom, blandt andre..
Syndromer relateret til kronisk smerte som følge af traumer er blevet rapporteret i den medicinske litteratur gennem flere århundreder. Det var dog først i 1900, at Sudeck først beskrev dette syndrom ved at kalde det "akut inflammatorisk knogletrofi".
Udtrykket refleks sympatisk dystrofi (RSD) blev foreslået og opfundet af Evans i 1946. Således definerede International Association for Study of Pain, defineret i 1994, de kliniske kriterier og udtrykket for denne patologi som Complex Regional Pain Syndrome.
Sudeck syndrom egenskaber
Sudeck syndrom er en sjælden form for kronisk smerte, der normalt primært rammer ekstremiteterne (arme eller ben).
Generelt vises de karakteristiske tegn og symptomer på denne patologi efter en traumatisk skade, operation, slagtilfælde eller hjerteulykke og er forbundet med en dårlig funktion af det sympatiske nervesystem..
Vores nervesystem (SN) er normalt opdelt på det anatomiske niveau i to grundlæggende sektioner: centralnervesystemet og det perifere nervesystem:
- Centralnervesystemet (CNS): denne opdeling består af hjerne og rygmarv. Derudover har den andre underinddelinger: cerebrale halvkugler, hjernestamme, cerebellum osv..
- Perifere nervesystem (SNP): denne division er i det væsentlige sammensat af ganglier og kraniale og spinal nerver. Disse er fordelt over næsten alle kropsområder og er ansvarlige for at transportere information (sensorisk og motorisk) på en tovejs måde med CNS..
Derudover skal vi understrege, at det perifere nervesystem til gengæld har to grundlæggende underinddelinger:
- Autonome nervesystem (SNA): denne funktionelle underinddeling er grundlæggende ansvarlig for styringen af den interne regulering af organismen Således har den en væsentlig rolle i styringen af de indre organers reaktion på de interne forhold i denne.
- Somatiske nervesystem (SNS): Denne funktionelle underafdeling er hovedsagelig ansvarlig for transmission af sensorisk information fra kropsoverfladen, sanseorganer, muskler og indre organer til CNS. Derudover er det igen opdelt i tre komponenter: sympatisk, parasympatisk og enterisk..
Således er den sympatiske nervegren en del af det autonome nervesystem og er ansvarlig for at regulere ufrivillige bevægelser og homeostatiske processer i kroppen. Specifikt er det sympatiske nervesystem ansvarlig for produktionen af forsvarssvar på begivenheder eller omstændigheder, der repræsenterer en fare, potentiale eller reel.
Den pludselige og massive aktivering af det sympatiske system producerer en bred vifte af forhold, blandt hvilke vi kan fremhæve: pupildilatation, svedtendens, øget hjerterytme, grov dilatation osv..
Derfor, når skader eller skader påvirker det sympatiske system, kan unormale reaktioner forekomme systematisk, såsom Sudeck syndrom..
Statistikker
Alle kan få Sudeck syndrom uanset alder, køn, hjemsted eller etnisk gruppe.
Ingen relevante forskelle er blevet identificeret med hensyn til alder, men en højere prævalens af denne patologi er blevet registreret hos kvinder med en gennemsnitsalder på 40 år.
I tilfælde af den pædiatriske population vises den ikke før 5 år, og derudover er den næppe hyppig inden 10 år.
Selvom statistiske data relateret til denne patologi er knappe, peger mange på en forekomst på 5,6-26, 2 tilfælde pr. 100.000 indbyggere i den generelle befolkning. Derudover er prævalensforholdet 4: 1 til fordel for det kvindelige køn..
På den anden side er de hyppigste udløsende årsager traumatiske, som regel lider af knoglebrud.
tegn og symptomer
Det karakteristiske kliniske billede af Sudeck syndrom inkluderer en lang række tegn og symptomer, der normalt varierer afhængigt af patologiens tidsmæssige udvikling:
Trin I eller tidligt
I den indledende fase af Sudeck syndrom kan symptomer svinge gentagne gange og forblive på ubestemt tid. Derudover er starten normalt langsom, det kan starte med en følelse af svaghed eller brændende i nogle områder efterfulgt af progressiv stivhed..
Nogle af de mest almindelige ændringer på dette stadium er:
- Smerte: Dette symptom er det mest definerende kendetegn ved Sudeck syndrom. Mange berørte mennesker beskriver det som en brændende eller stikkende fornemmelse, der vises vedvarende. Derudover har den nogle karakteristika: allodyni (udseende i nærværelse af godartede eller uskadelige stimuli), nedsatte smertetærskler eller hyperpati (forsinket og overdreven reaktion på hudstimulering). Typisk er de områder, der er mest berørt af smerte, arme, ben, hænder og fødder..
- Ødem: de berørte områder viser normalt en hævelsesproces på grund af en unormal stigning eller ophobning af væske i vævene.
- Livedo reticularis / ekstrem: Denne medicinske tilstand henviser til den gradvise udvikling af misfarvning af huden, der har tendens til at virke rødlig eller blålig. Det er fundamentalt forbundet med tilstedeværelsen af ødem, udvidelse af blodkar og en reduktion i kropstemperaturen.
- Ændring af kropstemperatur: ændringer i hudtemperaturen i de berørte områder er hyppige, de kan variere ved at øge eller reducere det sædvanlige.
- Hyperhidrose: Overdreven sveden er et andet hyppigt medicinsk fund i denne patologi. Det sker normalt på en lokal måde.
Trin II
- Smerte: Dette symptom vises på samme måde som den foregående fase, men det kan spredes til andre områder af kroppen ud over den oprindelige overflade og har tendens til at blive mere alvorlig..
- Hårdt ødem: Som i den foregående fase viser de berørte områder normalt en hævelsesproces på grund af en unormal stigning eller ophobning af væske i vævene. Det har dog en hård struktur, ikke deprimerbar.
- Følsomhedsændring: enhver stimulus kan udløse smerte, desuden reduceres tærsklerne relateret til følsomhed og temperaturopfattelse. Gnidning eller berøring af det berørte område kan forårsage dyb smerte.
- Cyanotisk bleghed og varme: Det er almindeligt at observere misfarvning af huden, der har tendens til bleghed. Derudover kan de berørte områder undertiden have en høj eller lav temperatur sammenlignet med andre kropsoverflader..
- Kapillærændring: hårvækst sænkes eller sænkes markant. Derudover er det muligt at identificere forskellige abnormiteter i neglene, såsom riller.
Trin III
- Smerte: I denne fase kan smerten forekomme på en ækvivalent måde med de foregående faser, falde eller i mere alvorlige tilfælde vises på en konstant og uhåndterlig måde..
- Muskelatrofi: muskelmasse har tendens til at falde markant.
- Udvikling af kontrakturer og stivhed: På grund af muskelatrofi kan muskler udvikle vedvarende stivhed og kontrakturer. For eksempel kan skuldrene forblive "frosne" eller faste..
- Funktionel afhængighed: motor kapacitet er stærkt reduceret, så mange berørte mennesker har normalt brug for hjælp til at udføre rutinemæssige aktiviteter.
- Osteopeni: Ligesom muskelmasse kan knoglevolumen eller koncentration også reduceres til niveauer under det normale eller forventede.
Årsager
Som nævnt ovenfor er de specifikke årsager til Sudeck syndrom ikke ligefrem kendt, på trods af at de er relateret til det sympatiske nervesystem..
Bortset fra dette er det muligt at klassificere denne patologi i to grundlæggende typer med lignende tegn og symptomer, men med forskellige etiologiske årsager:
- Type I: det vises normalt efter at have lidt en sygdom eller skade, der ikke direkte beskadiger de perifere nerver i det oprindelige område. Dette er den mest almindelige type, ca. 90% af de berørte synes at have Sudeck syndrom Type I.
- Type II: det vises normalt efter at have lidt en medicinsk tilstand eller begivenhed, der delvis eller fuldstændig ændrer nogen af nervegrene i lemmerne eller det originale område.
De etiologiske faktorer, der er mest relateret til denne patologi, inkluderer: traume, kirurgi, infektioner, forbrændinger, stråling, lammelse, slagtilfælde, hjerteanfald, rygmarvspatologier eller ændringer relateret til blodkar.
På den anden side må vi understrege, at det hos nogle patienter ikke er muligt at identificere den udfældende faktor, og derudover er familietilfælde af sygdommen også blevet dokumenteret, så et potentielt forskningsfelt ville være analysen af de genetiske mønstre af denne patologi.
Den seneste forskning antyder, at Sudeck syndrom kan være påvirket af tilstedeværelsen af forskellige genetiske faktorer. Der er identificeret flere familietilfælde, hvor denne patologi udgør en tidlig fødsel med høj tilstedeværelse af muskeldystoni, og derudover er flere af dens medlemmer alvorligt ramt.
Diagnose
Den indledende diagnose af Sudeck syndrom stilles baseret på klinisk observation.
Den medicinske specialist skal anerkende nogle af de mest almindelige karakteristika og manifestationer i denne patologi, derfor stilles diagnosen normalt baseret på følgende protokol:
- Vurdering af smerteegenskaber (tidsmæssig udvikling, berørte områder osv.).
- Analyse af det sympatiske nervesystems funktion.
- Analyse af den mulige tilstedeværelse af ødem og betændelse.
- Evaluering af tilstedeværelsen af mulige bevægelsesforstyrrelser.
- Evaluering af hud- og muskelstruktur (tilstedeværelse af dystrofi, atrofi osv.).
Når der desuden er dannet en konsekvent mistanke om lidelsen af denne patologi, er det nødvendigt at bruge forskellige laboratorietest for at udelukke tilstedeværelsen af andre differentielle patologiske processer..
Nogle af de mest anvendte tests inkluderer røntgenstråler, tomografi densitometri, edb-aksial tomografi, nuklear magnetisk resonans eller scintigrafi..
Derudover har den medicinske litteratur også indikeret brugen af andre tests, såsom intraossøs flebografi, termografi, hudfluximetri eller Q-SART.
Behandling
Der er i øjeblikket ingen identificeret kur mod Sudeck syndrom, hovedsageligt på grund af uvidenhed om de etiologiske og patofysiologiske mekanismer..
Der er dog en bred vifte af terapeutiske tilgange, der kan være effektive til at kontrollere og lindre de tegn og symptomer, som de berørte mennesker lider af..
Således påpeger National Institute of Neurological Disorder and Stroke (2015) nogle af de mest anvendte terapier:
- Fysisk rehabilitering.
- Farmakologisk behandling: analgetika, ikke-steroide antiinflammatoriske lægemidler, kortikosteroider, antikonvulsiva, antidepressiva, morfin, blandt andre.
- Farmakologisk nervesympatektomi (blokering af sympatiske nervegrene gennem injektion af anæstetika.
- Kirurgisk nervesympatektomi (skade eller ødelæggelse af nogle nerveområder i den sympatiske gren).
- Elektrostimulering i nerve.
- Intrathektal infusion af smertestillende og opiatmedicin.
- Nye behandlinger eller i forsøgsfasen: intravenøs immunglobin, ketamin eller hyperbar kamre, blandt andre.
Medicinsk prognose
Den medicinske prognose og udviklingen af patologien varierer betydeligt blandt berørte mennesker. I nogle tilfælde er en komplet og spontan remission af symptomer mulig.
I andre tilfælde har både smerter og andre patologier en tendens til at virke irreversibelt, vedholdende og resistente over for farmakologiske terapier..
Bortset fra dette påpeger specialister i behandling af smerte og Sudeck syndrom, at en tidlig tilgang til patologien er vigtig, da den hjælper med at begrænse dens progression.
Sudeck syndrom er stadig en dårligt kendt sygdom, der er få kliniske undersøgelser, der gør det muligt at afklare årsagerne, det kliniske forløb og den rolle, eksperimentelle terapier spiller.
Referencer
- Cleveland Clinic. (2016). Kompleks regionalt smertesyndrom. Hentet fra Cleveland Clinic.
- Cuenca González, C., Flores Torres, M., Méndez Saavedra, K., Barca Fernández, I., Alcina Navarro, A., & Villena Ferred, A. (2012). Kompleks regionalt smertesyndrom. Rev Clin Med Fam, 120-129.
- Díaz-Delgado Peñas, R. (2014). Kompleks regionalt smertesyndrom. Spanish Association of Pediatrics, 189-195.
- Gómez Jiménez, M., Viñolo Gil, M., Iglesias Alonso, A., Martínez Martínez, I. og Aguilar Ferrándiz, E. (2009). Symptomer og behandling af komplekse regionale smerte syndrom. Fysioterapi, 60-64.
- Mayo Clinic. (2014). Kompleks regionalt smertesyndrom. Indhentet fra Mayo Clinic.



Endnu ingen kommentarer